光線療法
当院で最も特徴とする分野です。
専門とする光免疫学を背景として豊富な臨床経験のもとに、最新の治療機器を使って治療を行うことが可能です。但し決して固執しません。患者さん個人に最適治療を選択しています。
光線治療は古代の太陽崇拝に端を発する最も古い歴史を持つ治療法です。1903年人工紫外線による皮膚結核の治療によりノーベル生理学・医学賞を受賞したデンマークの医師Finsenを祖とし、急速な光皮膚科学の進歩により実験データと理論に基づいた光線療法や光化学療法が行われるようになりました。
光線療法の種類
| 光線療法 | Bload-band UVB療法 Narrow-band UVB療法 Excimer laser療法(エキシマ・レーザー) |
|---|---|
| 光化学療法 | 外用PUVA療法 Bath-PUVA療法 |
Bload-band UVB療法
NB^UVB療法が登場した後はあまり積極的には使用されません。
【適応症】
乾癬・ アトピー性皮膚炎 ジベルバラ色粃糠疹 慢性苔癬状粃糠疹 血液透析による瘙痒 多型日光疹 慢性光線性皮膚炎
Narrow-band UVB療法
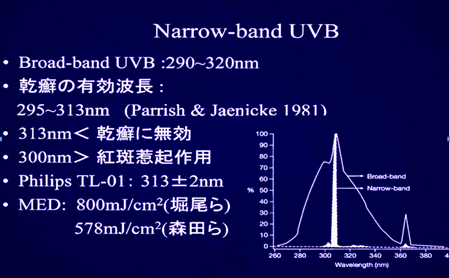
乾癬に対する有効波長を検討した結果295nm以下の波長は無効なこと、304~313nmの領域の波長はMED以下でも治療効果があること、さらに300nm以下の短波長側は紅斑惹起作用がつよく治療に有効な十分量の照射をするには障害になることをParrish & Jaenickeが報告しました。その後開発された至適波長を持つPhilip TLO1を使用した治療法です。
当院では大学病院などにしか設置されていない全身型NB-UVB照射装置を用いて、早く安全に治療を行っています。
【適応症】
乾癬 アトピー性皮膚炎 尋常性白斑 菌状息肉症 多型日光疹 扁平苔癬 結節性痒疹 掌蹠膿疱症 後天性穿孔性皮膚炎 円形脱毛症 環状肉芽腫
乾癬に対するNB-UVBの効果 (自院統計です)
これらの治療法は、アトピー性皮膚炎、乾癬、 掌蹠膿疱症、類乾癬、透析後の掻痒、尋常性白斑、円形脱毛症、結節性痒疹、色素性蕁麻疹、日光蕁麻疹、菌状息肉症、セザリー症候群など様々な疾患に有効です。当院では大学病院でも、ごく僅かの施設にしか導入されていない、全身narrow-band UVB照射装置(Daavlin社製)と通常の局所照射用の2台の装置を用いています。この優れた治療システムにより、関西医科大学と提携し効率的かつ治療利便の向上に努めています。
ご興味があればご覧ください。
A:平成14年2/1~平成15年8/1 20ヶ月 39例
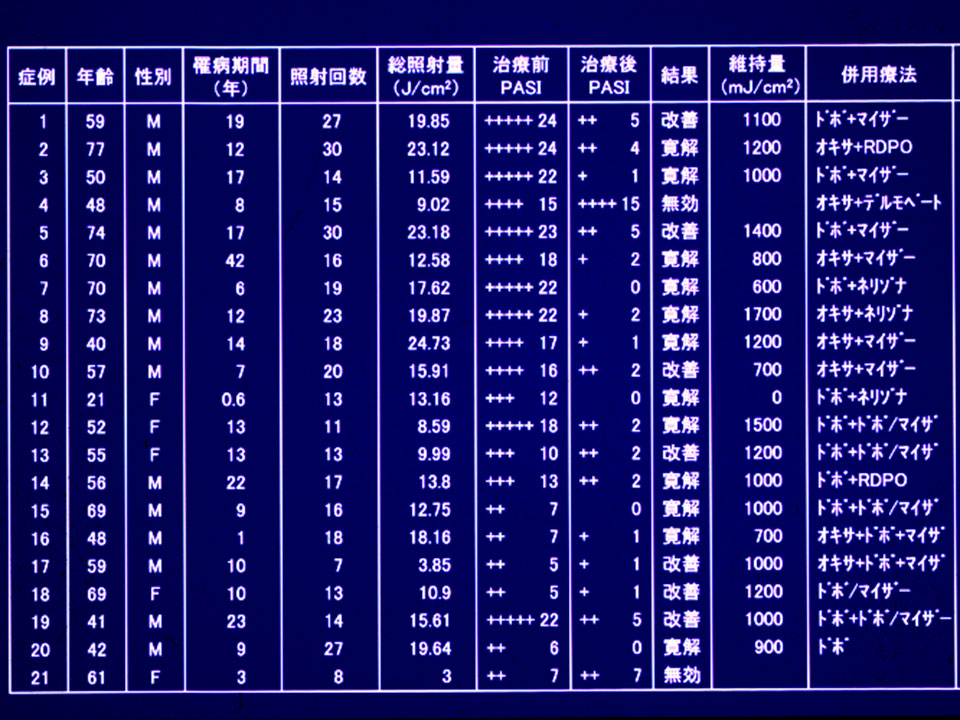
B:平成20年3/1~平成21年1/31 11ヶ月 45例
| 総数 | 継続数 | 寛解 | 改善 | 効果不良 | 無効 | 脱落 | |
|---|---|---|---|---|---|---|---|
| >80% | 80-70% | <70% | |||||
| A: | 39 | 24 | 13 (62%) |
6 (28%) |
0 (0%) |
2 (8.3%) |
7 |
| B: | 45 | 27 | 13 (48%) |
8 (29%) |
6 (22%) |
4 (15%) |
14 |
後年B平成20年度の寛解・改善率が低下と脱落率の上昇の理由は、経済不況と治療費の上昇による不定期来院による人為的なものが多いと考えています。きちんとご来院されておられる方の寛解率は変わりません。
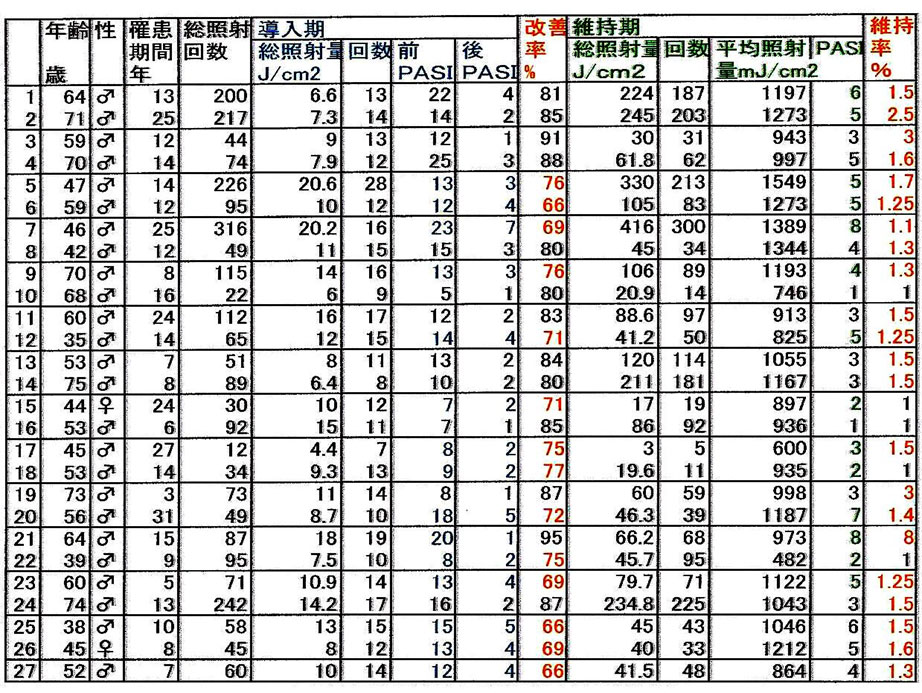
疾患別の光線療法施行例とdropout
H14/2/1~H15/8/31
| 疾患名 | 総数 | 施行例 | 治療法 | 例数 | 継続例 | 脱落 |
|---|---|---|---|---|---|---|
| 乾癬 | 142 | 39 | NB BB PUVA |
31 4 4 |
24 1 4 |
7 1 0 |
| PPP | 49 | 15 | NB BB PUVA |
0 2 13 |
0 6 |
2 7 |
| 尋常性白斑 | 41 | 14 | NB BB PUVA |
6 1 7 |
6 0 4 |
0 1 3 |
| 円形脱毛症 | 13 | 4 | NB | 4 | 4 | 0 |
| 結節性痒疹 | ? | 3 | NB | 3 | 3 | 0 |
| アトピー性皮膚炎 | ? | 3 | NB | 3 | 2 | 1 |
エキシマ・レーザー (excimer laser療法)
塩化キセノン(Xecl)エキシマ・レーザーは高出力の308
nm単波長を放射する光源です。
この波長は乾癬治療の有効紫外線領域300~313nm内にあるため、光線療法に使用されます。
短時間で高い照射量が得られ、病巣に無疹部におけるMEDより数倍の紫外線量を照射することができるため、皮疹の消退も早く、寛解期間も長い傾向があります。皮疹のみの標的治療(targeting therapy)であるので無疹部皮膚に対する副作用がありません。
当院では大学病院でもまだあまり導入されていない、VTRACを採用し良い効果をあげています。
【適応症】
乾癬 掌蹠膿疱症 尋常性白斑 円形脱毛症
PUVA療法
長波紫外線UVAとオクソラレン(8MOP)と言う薬の相互作用を利用して、細胞の増殖や免疫を抑えることで治療効果を発揮します。8MOPを患部皮膚に塗る(外用PUVAP療法)、8MOPのお風呂に入って全身にいきわたらせるbath-PUVA療法、8MOPを内服する内服PUVA療法があります。現在は薬の関係で内服PUVA療法は行うことはできません。
当院では全身照射型と部分型のUVA照射装置により最適の治療を行っています。
【適応症】
乾癬 尋常性白斑 菌状息肉症 局面状類乾癬 セザリー症候群 アトピー性皮膚炎 掌蹠膿疱症 結節性紅斑 扁平苔癬 円形脱毛症 多型日光疹 日光蕁麻疹 色素性蕁麻疹
強皮症 GVH反応
【長波・中波紫外線療法の保険適応症】
乾癬 類乾癬 掌蹠膿疱症 菌状息肉症 悪性リンパ腫 慢性苔癬状粃糠疹 尋常性白斑 アトピー性皮膚炎
どうして紫外線が効くのでしょう紫外線の作用
なぜ紫外線が治療効果を発揮するのでしょう? こうした事象を研究する分野が光免疫学です。
判りやすくするために、「ネズミにアレルギー性のかぶれを起こす実験」でご説明します。
ネズミの体に薬品Aを塗り、1週後に耳に同じ薬品Aを塗るとネズミの耳が腫れます。
ネズミのかぶれの判定は耳が腫れることで行い、腫れるとこのネズミは薬品Aにかぶれた(感作された)と言います。
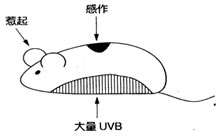
ところがほんの僅かの紫外線(UVB)をネズミにあてた後、あてた部位に薬品Aをぬり、1W後に耳に同じ薬品Aを塗っても耳は腫れません。それどころかこのネズミは薬品Aに対してのみかぶれなくなるのです。もちろん紫外線(UVB)をあてない部位に薬品Aを塗れば、ちゃんと耳は腫れます。つまり少量の紫外線(UVB)あてた部位に塗られた薬品Aだけに対して特異的な抑制(免疫学的寛容と言います)が生じるのです。さらに抑制が生じたネズミのリンパ球を別のネズミに入れると、入れられたネズミも薬品Aにかぶれなくなります。
これを局所的免疫抑制local immunosuppressinonと言います。
一方大量の紫外線(UVB)を広範囲の部位にあてると、あてない部位に薬品Aをぬっても、耳は腫れなくなります。つまり全身の皮膚でかぶれが起こらなくなるので、これを全身性免疫抑制systemic immunosuppressionと言います。
不思議でしょう?これを習ってから私は光免疫学のとりこになりました。
NB-UVB/BB-UVBによるlocal & systemic immunosuppresion
局所的免疫抑制 (local immunosuppreression)
少量のUVBUVBを小範囲の皮膚に照射し、照射皮膚にhaptenを塗布して感作する。約1週間後に耳会で惹起する。接触アレルギー感作は成立しない。非照射部位に塗布して感作すれば、感作は成立する。
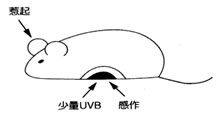
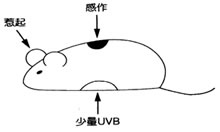
大量のUVBを広範囲の皮膚に照射した場合は、非照射部位にhaptenを塗布しても接触アレルギー感作は成立しない。
UVBによるlocal immunosuppression
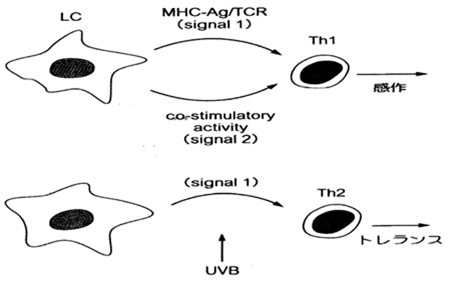
Second signal theory
抗原提示への紫外線の影響
LC(Langerhans cell)がsignal 2を介してTh1リンパ球に抗原提示すると、感作(sensitization)が成立する。UVBはsignal 2に作用するため、signal 1のみでTh2が活性化されて免疫抑制が誘導される。
MHC-Ag/TCR:major histococompartibililty complex-antigen/T cell receptor
UVBによるsystemic immunosuppression
紫外線照射皮膚からの抗原侵入
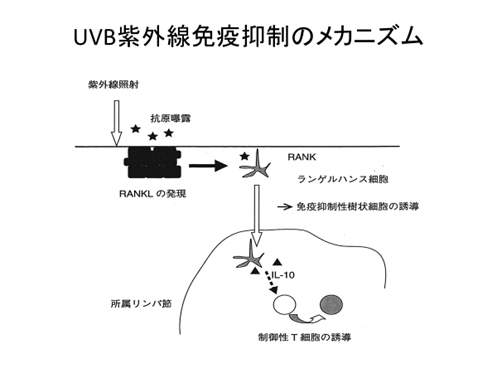
紫外線に曝露したLC(Langerhans cell)は、所属リンパ節に到着した後、regulatory T細胞を誘導してトレランスが成立します。
RANKLを作用させた樹状細胞はアロジェニックなT細胞の増殖を亢進することが知られています。皮膚に紫外線を照射すると表皮角化細胞でRANKLの発現が亢進します。紫外線照射により表皮角化細胞に発現したRANKLがランゲルハンス細胞上のRANKに作用すると、RANK-RANKLシグナルによりIL10が産生されTreg制御性T細胞が増加し免疫を抑制することがわかりました。これはRANK-RANKLシグナルをブロックすることでその機能が失われます。
紫外線の瘙痒に対する効果
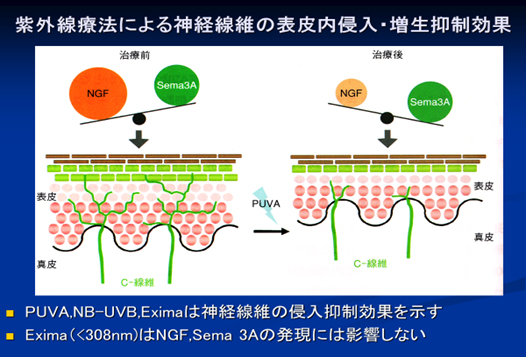
皮膚が乾燥すると無髄のC線維を伸長させるNGFが産生され、知覚神経線維(C-fiber)が表皮内に侵入し瘙痒に過敏になります。紫外線NB-UVBは神経線維の侵入を抑制します。

ADにおける中枢性の痒みという概念は、抗ヒスタミン薬が効かないとか、モルヒネ使用時に瘙痒が生じることなどから言われるようになりました。このモルヒネによく似た内因性のオピオイドが中枢の受容体を活性化して生じる瘙痒を中枢性と言います。
オピオイド受容体には4つありますが、その内瘙痒に関係する受容体はμとκです。
μはβエンドルフィンの刺激で瘙痒が増強し、κはダイノルフィンの刺激で痒みを抑えます。アトピー性皮膚炎の表皮ではκオピオイド系の低下(κ受容体の発現の減少)すなわち痒みの抑制系の低下があり、μ受容体の発現が増加しているので掻痒が強くなります。
さらに表皮角化細胞からは無髄のC線維を伸長させるNGFが産生され痒み閾値が低下し、痒みに敏感になります。
PUVA療法を行うとμ受容体を抑制し、κ受容体を正常化することで痒みが抑制されます。
また紫外線NB-UVBは神経線維の侵入を抑制します。
